Morbus Crohn
Wie ist das eigentlich, wenn man die Diagnose von Morbus Crohn, einer chronischen, nicht ansteckenden Krankheit, vor über 25 Jahre bekommen hat? Adela Fanta schildert in dieser Podcast Episode, wie sie von den ersten Beschwerden zur Diagnose Morbus Crohn kam, welche Hürden sie bisher überwunden hat und gibt konkrete Tipps für Betroffene.
Das solltest du wissen
Mit der Diagnose Morbus Crohn tun sich viele Fragen auf. Einige davon findest du im folgenden Text und in den verlinkten Beiträgen beantwortet.↳
Was ist ein Morbus Crohn?
Morbus Crohn ist eine chronisch entzündliche Darmerkrankung (CED), die in Schüben verläuft und sich auf den gesamten Verdauungstrakt erstrecken kann. Dabei wechseln sich häufig kranke mit gesunden Darmabschnitten ab. Es können auch andere Organe und Körperregionen betroffen sein.
Die Erkrankung kann in jedem Alter auftreten. Am häufigsten erkranken junge Menschen zwischen 20 und 30 Jahren. In der Schweiz sind 3 von 1000 Einwohnern von Morbus Crohn betroffen. Studiendaten zeigen, dass das Auftreten von Morbus Crohn immer häufiger wird, gerade bei jungen Leuten.↳
Was sind die Folgen für mich?
Die Entzündung im Körper ist immer da – auch wenn du sie gerade nicht spürst. Wie, ob und wann sie in Erscheinung tritt, lässt sich nicht vorhersagen. Morbus Crohn kann ganz unterschiedlich ausgeprägt sein: mit mildem Krankheitsverlauf und seltenen Beschwerden oder auch mit häufigen und starken Symptomen. Typisch ist der Wechsel zwischen Schüben mit heftiger Entzündungsaktivität und Ruhe- bzw. Remissionsphasen. Die Erkrankung kann aber auch über längere Zeit anhalten oder nur ganz sporadisch auftreten. Therapeutisch heilen lässt sie sich bis jetzt nicht.
Morbus ist das lateinische Wort für „Krankheit“. Diese Krankheit ist schon länger bekannt und wurde erstmals von dem amerikanischen Arzt Burill B. Crohn (1884–1983) beschrieben. In der Medizin sind zahlreiche Krankheiten (auch) nach ihrem Entdecker bzw. Erstbeschreiber benannt, häufig mit einem „Morbus“ oder „M.“ davor.
Wie häufig ist Morbus Crohn? weiter >>↳
Was sind die Ursachen für Morbus Crohn?
Bisher weiss niemand so genau, wodurch Morbus Crohn ausgelöst wird. Die Wissenschaftler gehen heute davon aus, dass mehrere Faktoren zusammenkommen müssen, damit die Krankheit ausbricht. In Frage kommen (neben möglicherweise noch unbekannten Ursachen) etwa: Umwelteinflüsse, ein Ungleichgewicht der Darmflora (Dysbiose), Störungen der Barriere-Funktion der Darmschleimhaut und des Immunsystems, eine erbliche Komponente, Stress und eine ungünstige Ernährung.
Gestörte Barriere – was bedeutet das? weiter >>
Ist der Morbus Crohn eine Autoimmunerkrankung? weiter >>
Risikofaktoren für chronisch entzündliche Darmerkrankungen↳
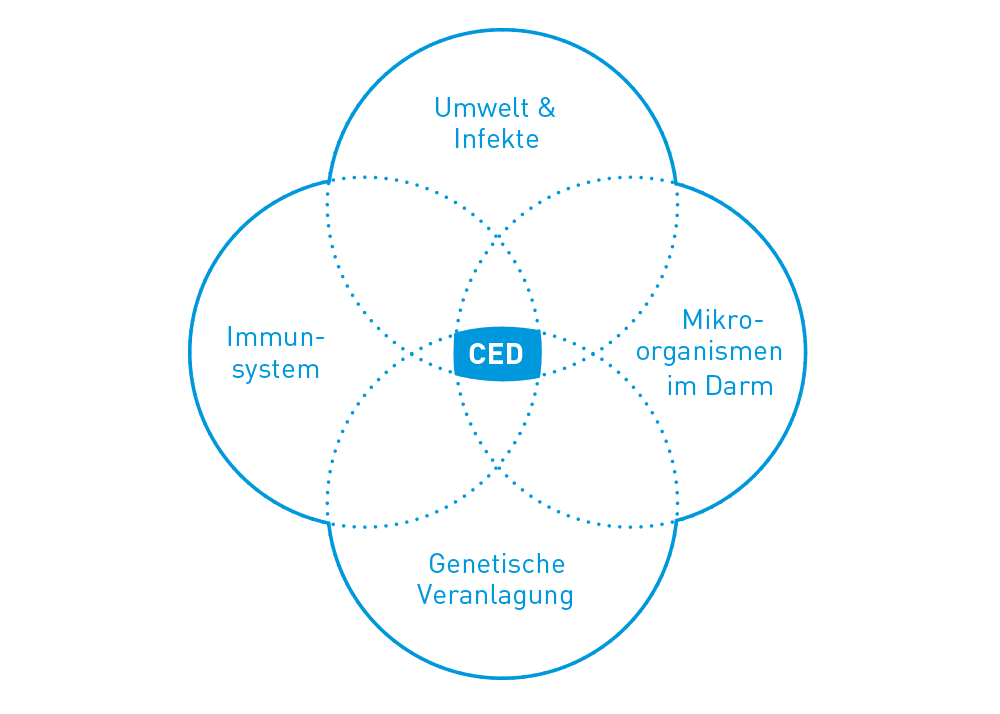
Wird Morbus Crohn vererbt?
In manchen Familien kommen chronisch entzündliche Darmerkrankungen häufiger vor. Bisher werden rund 200 Risikogene damit in Verbindung gebracht, die an bestimmten Genorten Veränderungen aufweisen. In Zwillingsstudien zeigte Morbus Crohn eine grössere Bedeutung bei der erblichen Veranlagung (Prädisposition) im Vergleich zu Umweltfaktoren als bei Colitis ulcerosa.
Die Risikogene spielen vor allem in der Interaktion von Mikroben mit dem Darm eine Rolle. Manche beeinflussen das Immunsystem und könnten die überschiessende Abwehrreaktion begünstigen. Bei anderen wird vermutet, dass sie zu einer vermehrten Produktion von Entzündungsbotenstoffen im Körper führen, die die entzündlichen Prozesse im Darm anheizt. Wieder andere Genveränderungen verhindern, dass die Darmschleimhaut genügend schützende Eiweisse herstellt.
Einzelne genetische Auslöser sind bisher nicht bekannt. Die genetische Veranlagung erhöht beim Zusammentreffen mit anderen Risikofaktoren vermutlich das Risiko für Morbus Crohn, ist aber keine zwingende Voraussetzung dafür.↳
Doch was sagt die Wissenschaft dazu? In dieser Podcast Episode diskutiert Gastgeberin Dr. Eve Huber mit Dr. med. Christoph Matter, welchen Einfluss Ernährung, Stress, Umweltfaktoren und genetische Einflüsse auf die Krankheit haben und welche dieser Faktoren Betroffene selbst beeinflussen können, um besser zu leben.
Ist Stress ein Auslöser von Morbus Crohn?
Aus Studien weiss man, dass sowohl Stress als auch Angst und psychische Probleme als alleiniger Auslöser für den Crohn ausscheiden. Man vermutet allerdings, dass diese Faktoren akute Schübe auslösen können. Personen mit viel Stress – vor allem am Arbeitsplatz – erleiden häufiger einen neuen Krankheitsschub als diejenigen, die auf eine entspannte und ausgeglichene Lebensweise achten. Ein erster guter Schritt hin zu einer stressfreieren Lebensführung ist ein strukturierter Tagesablauf, in den ausreichend Pausen eingeplant sind. Auch mit der regelmässigen Ausübung von entspannungsfördernden Aktivitäten kannst du deinen Stresslevel und damit das Schubrisiko mindern. Geeignet sind beispielsweise Yoga oder autogenes Training, aber auch beim Radfahren (nicht bei perianalen Fisteln), Walken oder Schwimmen können sich viele Menschen gut entspannen. Die Entspannungstechniken können auch gegen Bauchschmerzen helfen.
Umgekehrt kann Morbus Crohn, wie viele andere chronische Erkrankungen auch, Stress für die Seele bedeuten und deine Psyche in Mitleidenschaft ziehen. Ängstlichkeit, Unruhe und Depressionen sind in diesem Fall typische psychische Auffälligkeiten, die in der ärztlichen Praxis als Begleiterkrankung (Komorbidität) der CED erkannt und behandelt werden sollten.
In dieser Podcast-Episode wird beleuchtet welche Gefühle und Gedanken Adela Fanta nach Ihrer Diagnose von Morbus Crohn beschäftigt haben und welche Strategien sie entwickelt hat, um heute gut mit der Krankheit umzugehen. Ausserdem gibt es weitere Einblicke, wie man mit den Tücken der Krankheit besser umgeht und wie man sich im Alltag besser entspannen kann.
Was ist der Einfluss von Rauchen auf Morbus Crohn?
Bei Morbus Crohn ist Rauchen als wichtiger Risikofaktor für den Krankheitsausbruch und einen schwereren Krankheitsverlauf bekannt. Daneben ist die Gefährlichkeit des Rauchens im Hinblick auf Krebs, Herz-Kreislauf-Krankheiten und schwere Atemwegserkrankungen weithin bekannt.↳
Hängt Morbus Crohn mit der Ernährung zusammen?
Morbus Crohn kommt in einigen Regionen häufiger vor als in anderen, ähnlich wie beispielsweise Nahrungsmittelunverträglichkeiten. In der Wissenschaft wird deshalb untersucht und diskutiert, ob bestimmte Nahrungsmittel zur Krankheitsentstehung beitragen. In Verdacht stehen u.a. industriell hergestellte Lebensmittel mit isolierten Kohlenhydraten und gehärteten Fetten.
Bei Patienten mit zusätzlicher Lebensmittelallergie bessert das Meiden der allergieauslösenden Lebensmittel auch die Crohn-Beschwerden. Zur Symptomlinderung trägt auch eine gesunde und ausgewogene Ernährung bei, ganz abgesehen von ihren allgemeinen gesundheitsförderlichen Effekten. Am wichtigsten ist aber, dass du selber ausprobierst, was dir gut tut, und was nicht.↳
Empfehlenswert
Obst und Gemüse
Hülsenfrüchte
Vollkornprodukte
Nüsse, Samen
Milch- und Milchprodukte Eier
Fisch
weisses Fleisch
Besser vermeiden
raffinierter Zucker
Getränke mit Zucker oder Süssstoffen
Säfte
Süssigkeiten
Margarine, Maiskeimöl, Distelöl
Alkohol
rotes Fleisch und verarbeitete Fleischwaren
Fast Food
Weitere Ernährungstipps >>
Was passiert bei Morbus Crohn im Körper?
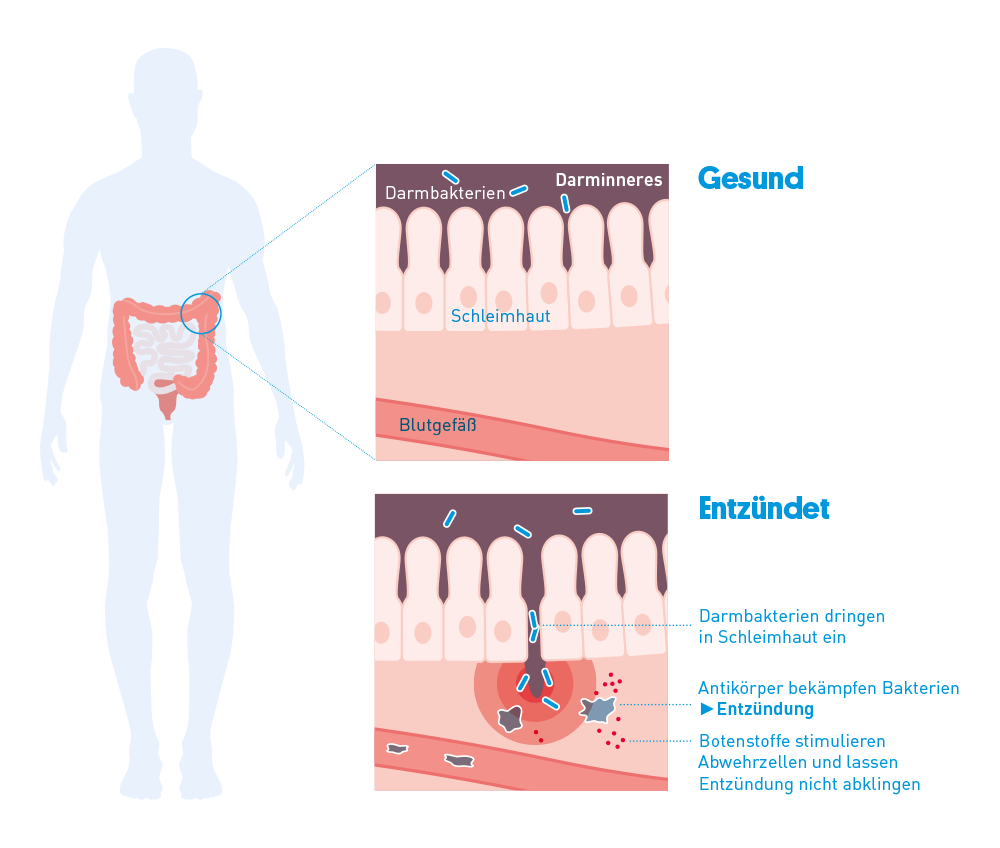
Bei Menschen mit Morbus Crohn ist die wichtige Barrierefunktion der Darmschleimhaut nicht vollständig intakt. Dadurch können Bakterien und andere Fremdstoffe aus dem Darminhalt in die Darmwand eindringen und dort eine entzündliche Abwehrreaktion des Immunsystems auslösen.
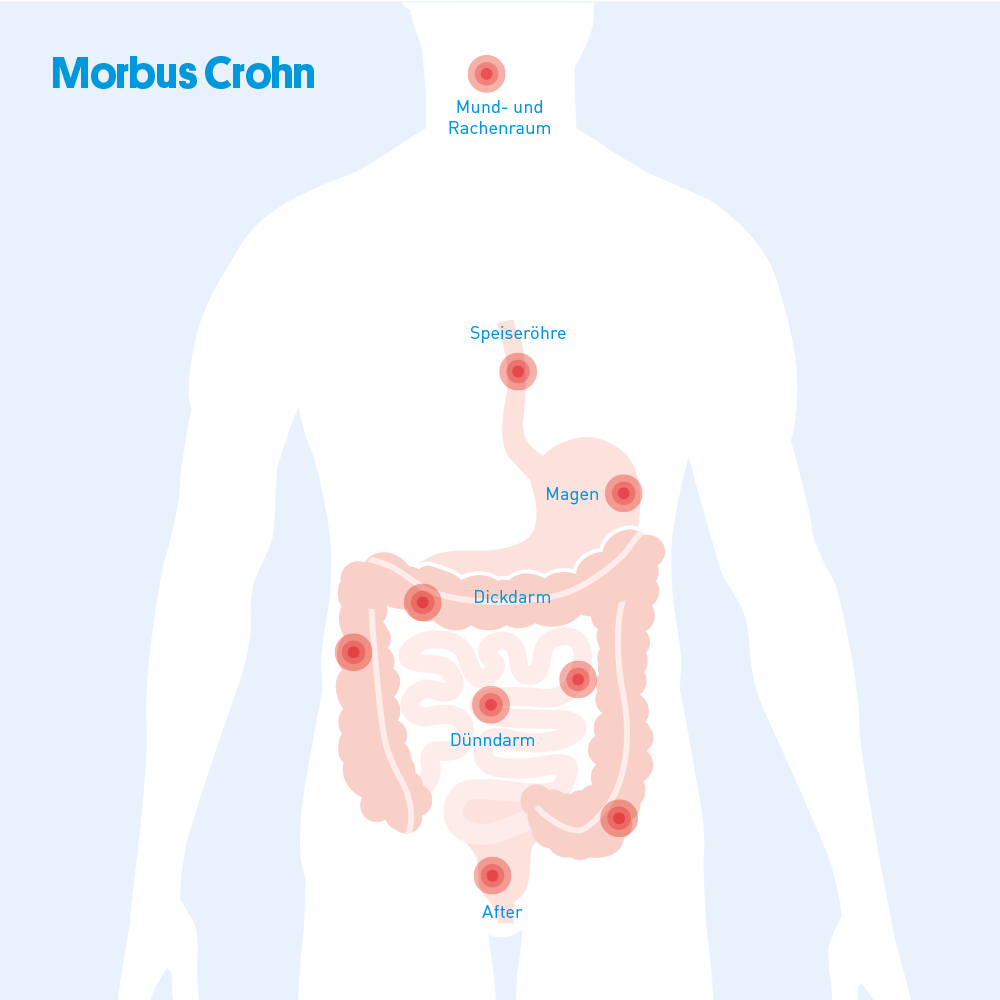
Die Entzündung kann überall im Verdauungstrakt auftreten. Am häufigsten tut sie das im Ileozäkalbereich: Hier mündet der letzte Dünndarmabschnitt (Ileum) in den Blinddarm (Zäkum), der wiederum den ersten Teil des sich anschliessenden Dickdarms (Kolon) bildet. Das ist auch der Grund, weshalb Schmerzen im rechten Unterbauch ein typisches Symptom für die Crohn-Krankheit sind.
Die Entzündung erfasst alle Schichten der Darmwand, die sich dadurch im Lauf der Erkrankung verdickt. Typisch für den Crohn ist sein segmentales Auftreten entlang des Verdauungsrohrs: erkrankte und gesunde Darmabschnitte wechseln sich ab. In der Darmspiegelung oder mit bildgebenden Verfahren zeigt sich dann im Dickdarm durch Einschnürungen häufig das typische „Pflastersteinrelief“.↳
Welche Symptome treten bei Morbus Crohn auf?
Das Krankheitsbild bei Morbus Crohn kann ganz unterschiedlich ausgeprägt sein und mit völlig unterschiedlichen Symptomen in Erscheinung treten. Während die Erkrankung bei einigen Patienten milde verläuft und nur selten Beschwerden verursacht, werden andere durch häufigere und stärkere Symptome belastet.
Typische Symptome für Morbus Crohn sind:
- Bauchschmerzen und heftige Durchfälle (häufig die ersten Anzeichen),
- wiederkehrende Übelkeit und schmerzhafter Blähbauch,
- ungewollter Gewichtsverlust und Appetitmangel,
- Veränderungen am After oder im Genitalbereich.
Die Bauchschmerzen fallen meist sehr heftig und teilweise krampfartig aus. Typischerweise sind sie im rechten Unterbauch zu spüren. Dort befindet sich im Bereich des Übergangs von Dünn- zu Dickdarm der am häufigsten von Morbus Crohn betroffene Darmabschnitt (Ileozäkalbereich).
Die Durchfälle können wässrig bis schleimig sein und über mehrere Wochen anhalten. Manchmal kommt begleitendes Fieber hinzu. Blut im Stuhl ist bei Morbus Crohn kein zwingender Befund und deutlich seltener als bei Colitis ulcerosa.
Übelkeit und Blähbauch können Ausdruck von Störungen der Magen-Darmbewegungen sein, zu denen es bei Morbus Crohn in Folge der häufig vorhandenen Engstellen (Stenosen) in der Darmhöhle kommen kann. Wenn sich der Darm darüber weitet, entstehen Schmerzen und Blähungen, oft leiden die Patienten auch unter Übelkeit.
Übelkeit und/oder Blähungen sind allerdings auch typische Symptome eines Reizdarms, den der Arzt als mögliche Alternative (differenzialdiagnostisch) bei seiner Untersuchung berücksichtigt. Was ist ein Reizdarm?
Die entzündlichen Vorgänge bei Morbus Crohn verändern die Gewebestrukturen und die Darmdrüsen. Die Konsequenz: Der Darm ist in seiner Verdauungsfunktion eingeschränkt und hat Schwierigkeiten, alle wichtigen Bestandteile aus der Nahrung aufzunehmen. Mögliche Folgen sind ungewollter Gewichtsverlust und Appetitmangel bis hin zu Mangelzuständen und Unterernährung. Durchfälle mit Blutbeimengungen können über längere Zeit zudem zu einer Blutarmut (Anämie) führen.
Zu möglichen Veränderungen am After oder im Genitalbereich, die auf einen Morbus Crohn hinweisen können, zählen kleine, schmerzhafte Schleimhautrisse (Fissuren) oder Fisteln. Das Krankheitsbild lässt auch an Hämorrhoiden denken.
Alle diese Anzeichen sind nicht nur für Morbus Crohn typisch, sondern auch für andere Erkrankungen. Deshalb sind zur Sicherung der Diagnose umfangreichere Untersuchungen mit bildgebenden Verfahren und Darmspiegelung erforderlich (Differentialdiagnostik).
Wie ist der Krankheitsverlauf bei Morbus Crohn?
Typisch für den Krankheitsverlauf ist, der intervallhafte Wechsel zwischen Phasen mit starker Symptomatik (Schüben) und solchen mit geringer oder ruhender Krankheitsaktivität (Remissionen). Bei einem Schub ist die Entzündungsaktivität meistens besonders hoch, in der Remission flaut sie ab. Die Erkrankung kann auch über längere Zeit ruhen oder sich nur sehr sporadisch bemerkbar machen.
Wichtig zu wissen: Die Entzündung im Körper ist immer da – eben „chronisch“, auch wenn du sie gerade nicht spürst. Die rückfallfreien (rezidivfreien) Intervalle bedeuten leider keine vollständige Heilung. Diese ist durch die medizinische Behandlung leider noch nicht möglich, jedoch können Medikamente die Entzündung eindämmen und so die symptomfreien Phasen verlängern.
Besonderheiten und Komplikationen bei Morbus Crohn:
Vor allem zu Beginn präsentiert sich die Krankheit oft eher unspezifisch, ist also nicht auf den ersten Blick als CED bzw. Morbus Crohn zu erkennen. Zudem können folgende Umstände die rasche Diagnosefindung erschweren:
- Die Krankheit verläuft in Schüben, wodurch sich eine uneinheitliche Symptomatik ergibt.
- Die ersten Anzeichen von Morbus Crohn ähneln mitunter den Symptomen einer akuten Blinddarmreizung, einem Reisedurchfall (Reisediarrhoe) oder – da auch andere Organe als der Darm wie z.B. Gelenke betroffen sein können – einer rheumatischen Erkrankung.
- Es kann sein, dass sich der Crohn zunächst nur in Form von analen Abszessen oder Fisteln bemerkbar macht.
Anders als bei der Colitis ulcerosa zieht sich die Entzündung beim Morbus Crohn durch alle Schichten der Darmwand. Das sind von innen (zur Darmhöhle hin) nach aussen (zum umgebenden Bauchraum hin):
- Darmschleimhaut inklusive dünner Bindegewebsschicht darunter (Submukosa),
- Längs- und Ringmuskulatur der Darmwand,
- umhüllende Schicht aus Bindegewebe.
Aufgrund der Entzündungsprozesse besteht die Gefahr von Verklebungen im Darm, aus denen mit fortschreitender Krankheitsdauer verschiedene Komplikationen resultieren können:
- entzündlichen oder narbigen Verengungen (Stenosen),
- Abszesse,
- Fisteln,
- Darmverstopfung
- Darmverschluss (in seltenen, komplizierten Fällen).↳
Welche Organe können von Morbus Crohn betroffen sein?
Der Hauptmanifestationsort, also der Ort, an dem Morbus Crohn am häufigsten in Erscheinung tritt, ist der Darm. Es können allerdings, neben dem restlichen Verdauungstrakt, auch andere Organe und Körperstellen erkranken, die sich ausserhalb des Darmkanals befinden (extraintestinale Manifestationen. Deshalb sind regelmässige ärztliche Untersuchungen äusserst wichtig. Entzündliche Hautveränderungen, Schmerzen an den Knie- oder Sprunggelenken oder eine chronische Müdigkeit (Fatigue-Syndrom) zählen ebenfalls zum Spektrum der möglichen Morbus-Crohn-Symptome.
Ausserhalb des Magen-Darm-Trakts können u.a. folgende Organe und Organsysteme betroffen sein:
- Haut,
- Augen,
- Nieren,
- Gelenke,
- Nervensystem,
- Lunge,
- Leber,
- Gallenwege,
- Bauchspeicheldrüse.
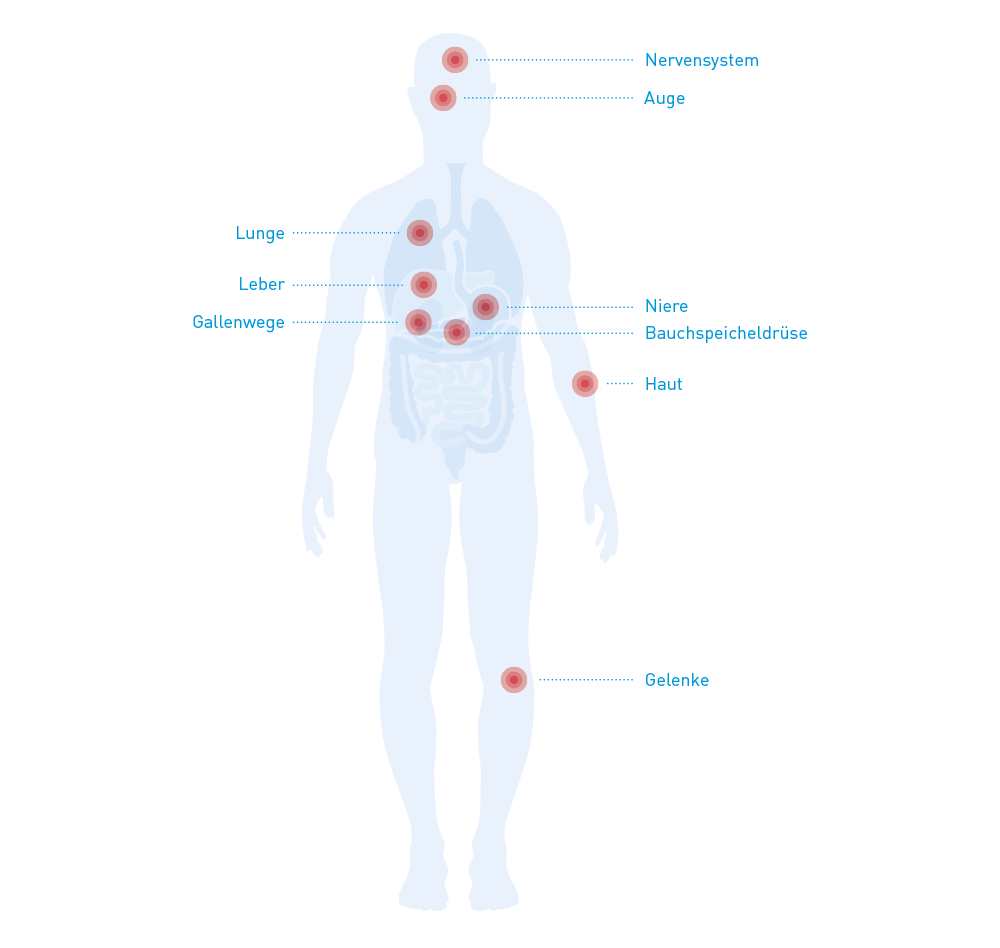
Teile Veränderungen, die du z.B. an Haut, Augen oder Gelenken bemerkst, sofort deinem behandelnden Arzt mit. Einerseits kann die Ausprägung der Begleiterkrankungen die Symptome der Grunderkrankung überlagern. Andererseits sind eventuell therapeutische Anpassungen oder zusätzliche Massnahmen erforderlich.↳
Haben Kinder und Jugendliche die gleichen Symptome wie Erwachsene?
Bei Kindern und Jugendlichen äussert sich die Darmentzündung oft anders als bei Erwachsenen. So weisen nicht alle der betroffenen Patienten die charakteristischen Beschwerden wie Bauchschmerzen und Durchfall auf. Erste Hinweise auf Morbus Crohn in sehr jungen Jahren können Gewichtsverlust und Wachstumsverzögerungen sein.
Häufige Symptome von Morbus Crohn:
- anhaltend wässriger, dünnflüssiger Durchfall
- Blähungen, krampfartige Bauchschmerzen im gesamten Bauchraum
- Übelkeit, Erbrechen
- Fieber und Krankheitsgefühl
- Müdigkeit, Erschöpfung, Schlafstörungen
- Gewichtsabnahme↳
Wie wird Morbus Crohn diagnostiziert?
Der geeignete Arzt für die Diagnostik und Behandlung bei Morbus Crohn ist ein Gastroenterologe mit spezieller CED-Kompetenz.
Nach der ärztlichen Befragung tastet er den Bauchraum ab. Dabei können Druckschmerzen oder Verhärtungen am rechten Unterbauch erste Hinweise auf die Crohn-Erkrankung liefern. Der After wird auf Fissuren oder Fisteln untersucht.
Neben der körperlichen Untersuchung werden üblicherweise eine Blut- und eine Stuhlprobe zur Untersuchung ins Labor geschickt. In das diagnostische Bild bei CED bzw. Morbus Crohn passen folgende Befunde:
- im Blut:
- erhöhte Entzündungswerte: C-reaktives Protein (CRP), Anzahl der weissen Blutkörperchen (Leukozyten) und Blutsenkungsgeschwindigkeit (BSG);
- Blutarmut (Anämie);
- Nährstoffmangel (v.a. Folsäure, Vitamin D und B12);
- im Stuhl:
- erhöhter Calprotectin-Wert.
Erhärtet sich der Verdacht auf CED bzw. Morbus Crohn, erfolgt meistens eine Ultraschall-Untersuchung, mit der überprüft wird, ob die Darmwand verdickt ist. Bei speziellen Fragestellungen kommen weitere bildgebende Verfahren wie z.B. die Magnet-Resonanz-Tomografie (MRT) zum Einsatz. Etwa bei noch unsicherer Diagnose oder zur Untersuchung von anderen, schwer zugänglichen Regionen im Magen-Darm-Trakt.
Die Sicherung der Diagnose erfolgt üblicherweise über eine Spiegelung (Endoskopie) des Darms bzw. der erforderlichen und mit dem Endoskop erreichbaren Abschnitte des Verdauungstrakts. Dabei kann der Untersucher direkt die Darmschleimhaut inspizieren und für Morbus Crohn charakteristische Veränderungen erkennen. Zudem entnimmt er Gewebeproben zur feingeweblichen Untersuchung unter dem Mikroskop.↳
Wie ist die Prognose bei Morbus Crohn?
Vollständig heilen lässt sich Morbus Crohn bislang nicht. Bei der überwiegenden Mehrzahl der Patienten kann aber mit der richtigen Behandlung das primäre Therapieziel erreicht werden: eine deutliche und dauerhafte Verbesserung der Lebensqualität. Die Lebenserwartung liegt bei optimaler Behandlung im gleichen Bereich wie bei gesunden Menschen.↳
Wie wird Morbus Crohn behandelt?
Es stehen, neben anderen Behandlungsmassnahmen, verschiedene wirksame Medikamente zur Verfügung, um den Durchfall einzudämmen, die Entzündung zu dämpfen und die überschiessende Immunreaktion zu stoppen. Bei Auswahl und Einsatz der Medikamente wird unterschieden zwischen der Behandlung der akuten Beschwerden im Schub (Remissionsinduktion bzw. Schubtherapie) und Verlängerung der symptomfreien Phasen (Remissionserhaltung bzw. Erhaltung- oder Langzeittherapie). Ohne Behandlung ist mit häufigen Rückfällen (Rezidiven) und Komplikationen zu rechnen.
Aufgrund der starken seelischen Belastung kann Morbus Crohn zu psychischen Begleiterscheinungen führen. Wenn du bemerkst, dass dich der Morbus Crohn belastet, ist es ratsam eine kompetente psychotherapeutische Betreuung oder ein Coaching in Angriff zu nehmen, um bessere Strategien mit dem Umgang der Krankheit zu finden. Im langjährigen Krankheitsverlauf wird bei der Mehrzahl der Crohn-Patienten eine Operation zur Behandlung von Komplikationen wie Verwachsungen, Abszessen oder Fisteln oder von Tumoren erforderlich.
Als Coach unterstützt Gabriela Bretscher seit über 20 Jahren Menschen in herausfordernden Situationen und betreut auch CED Betroffene. In dieser Episode erklärt sie uns, was ein Coaching genau ist, welche Ansätze es für die verschiedensten Herausforderungen mit CED gibt und wie ein Coaching die eigene Lebensqualität erhöhen kann.
Ist das Darmkrebs-Risiko bei Morbus Crohn erhöht?
Ja, die chronische Entzündung erhöht das Darmkrebs-Risiko. Verringern lässt sich diese Gefahr durch geeignete Therapien, welche die Entzündung kontrollieren und regelmässige Darmspiegelungen, bei denen der Arzt Krebsvorstufen erkennen und diese entfernen kann.↳
